生活習慣病について
過食、運動不足、喫煙、多量の飲酒、過剰なストレスなどの生活習慣を長期間続けることによって、生じる病気を総称して生活習慣病と呼びます。具体的には高血圧、糖尿病、脂質異常症 など、生活習慣病に罹患したことがない方でも一度は耳にしたことがある病気が含まれます。生活習慣病の多くは自覚症状が乏しいため、健康診断で指摘されたことがあっても放置されてしまうことがあります。しかし、生活習慣病を長年放置することで動脈硬化が進行し、血管の狭窄・閉塞を来し、虚血性心疾患(狭心症、心筋梗塞)、脳血管障害(脳梗塞、脳出血)といった重篤な合併症を引き起こすことがあります。また、動脈硬化だけでなく、生活習慣病は免疫機能の低下や発がん性の増加など、様々な病気の原因となることがわかっています。
「健康上の問題で日常生活が制限されることなく過ごすことのできる期間」を健康寿命と呼びますが、現在の日本では健康寿命と平均寿命の間に、およそ男性で8年、女性で12年ほどの差があります。過去と比較するとこの差は縮小しつつありますが、当院ではより健康寿命を伸ばすことができるよう積極的にサポートさせていただきたいと考えています。生活習慣病は予防することとうまく付き合っていくことが将来の健康を保つためにはとても大切です。「健康診断の見方」を参照いただき、数値の異常や気になることがございましたら一度、当院へご相談ください。
高血圧、糖尿病、脂質異常症の3つの生活習慣病が主病名となる患者さまは2024年の診療報酬改定で従来の特性疾患療養管理料ではなく、生活習慣病管理料を算定するように変更となりました。つきましては厚生労働省より療養計画書を定期的に作成することと、療養計画書に患者さまの同意のサインをいただくことが義務づけられました。当院では作成した療養計画書を用いて、よりよい治療計画を提案させていただきます。
高血圧
「血圧」は医療ドラマなどでもよく聞く単語で、高いとよくないというイメージをもたれていると思います。
よく使用される例えで、高血圧はホースの出口をぎゅっと握り、水の勢いが増している状態を指します。血管は全身のあらゆる臓器に分布しており、この水の勢いが増した状態を長期間放置すると、ホースが劣化するように血管も劣化し、しなやかさが失われ、もろく狭くなるなどの変化が生じます(これを動脈硬化と呼びます)。高血圧によって、脳血管障害や虚血性心疾患、心不全、慢性腎臓病、大動脈瘤などの合併症が生じることがあります。
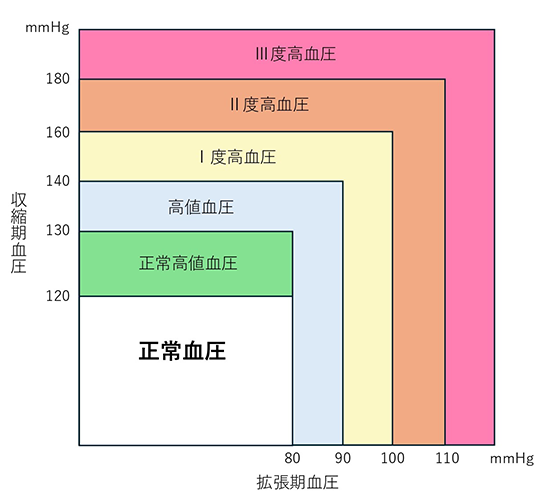
高血圧の診断は測定する環境で異なります。診察室血圧で140/90mmHg以上、家庭血圧で135/85mmHg以上が高血圧の定義です。血圧は様々な要因(運動、ストレスなど)で変動するため、一度きりの値ではなく、少なくとも1週間程度の記録を参考にすることが望ましいです。そういった意味では診察や健康診断のときの血圧は異常を発見するきっかけになりますが、治療の開始や変更を行う際は家庭血圧をより重視します。血圧の治療目標は診察室血圧で130/80mmHg、家庭血圧で125/75mmHg未満です。高齢者や基礎疾患をおもちの方は、やや高めの値でコントロールを行うことが推奨されています。高値血圧と呼ばれる診察時血圧130-139/80-89mmHg、または家庭血圧125-134/75-84mmHgのグレーゾーンでは、年齢や持病に応じて治療の方針が異なります。高血圧に対する治療は中年や前期高齢者だけでなく、75歳以上の後期高齢者に対しても合併症の予防効果が示されているため、長期に渡って治療を受けることが推奨されます。
具体的な治療方法は生活習慣の見直しと薬物療法があります。生活習慣の見直しとして、減塩を中心とした食事療法、アルコール制限、適正体重の維持、運動療法、禁煙などがあります。
食事療法
1日6gが減塩の目標ですが、もともと日本人は塩分の摂取量が多い食生活を送っており、達成することは容易ではありません。尿検査で一日の摂取塩分の推定量が計算できるため、食事療法の参考となります。野菜や果物に含まれるカリウムを摂取すると、塩分の排泄が促進し降圧効果が期待できます。アルコールは男性で1日1~1.5単位、女性で0.5~1単位の節酒が推奨されています。「1単位」はビール500ml、日本酒1合に相当します。
体重はBMIで25以下を維持することが推奨されています。およそ1kgの減量で収縮期血圧が1.1mmHg低下するとされています。高血圧に限らず、肥満がみられる場合はおおよそ5~10%の減量を行うことで、糖尿病の改善や脳血管障害、虚血性心疾患のリスクの軽減、変形性膝関節症の障害の軽減など、さまざまな恩恵を受けられます。また、肥満と関連性の高い代謝異常関連脂肪肝疾患(MAFLD、いわゆる脂肪肝)では、10%以上の減量を行うことで97%が寛解したと報告されています。脂肪肝に炎症や線維化を伴い、より肝硬変や肝細胞がんへ進展するリスクが高くなった状態である、代謝異常関連脂肪肝炎(MASH)でも同様に10%以上の減量で肝臓の線維化スコアの改善が81%でみられました。このように生活習慣病に対する減量には様々な効果が証明されています。
当院では体組成計を用いて、筋肉量や体脂肪量を測定し、理想的な体重や栄養バランス、運動療法を提示することが可能です。
運動療法
運動が体にもたらす効果は単なる筋力強化や減量だけでなく、総死亡リスクや心血管疾患・生活習慣病・がんの発症リスクを減らすことも報告されています。厚生労働省からは「成人は1日8,000歩程度の身体活動と週に2~3回の筋力トレーニング」、「高齢者は1日6,000歩程度の身体活動と週に2~3回のバランスや柔軟運動や筋力トレーニング」を目安として行うことが推奨されています。あくまで目安であり、健康増進に必要な身体活動量には個人差があります。短時間の運動や週1回の運動でも健康増進効果があることが示されているため、健康寿命を伸ばすためにぜひ運動習慣を身につけましょう。
生活習慣を見直した後も、高血圧が続く場合は薬物療法を開始します。降圧薬には様々な種類があり、生活スタイルや併存疾患、検査結果などに応じて薬剤を選択します。Ca拮抗薬、ACE阻害薬/ARB、利尿薬から開始することが多く、これらを組み合わせて適切な血圧になるよう調整します。合併症である動脈硬化や脂肪肝、心疾患の評価のため、頸動脈・腹部・心臓超音波検査、胸部レントゲン・心電図検査、ABI検査などを定期的に行います。また尿検査を行い、定期的に蛋白尿が出ていないか確認します。蛋白尿を伴う腎機能の低下が確認された場合は、薬物治療の強化を検討します。
また、2次性高血圧という他の病気が原因で生じる特殊な高血圧では、根本の原因となっている疾患に対する治療が必要となります。具体的には睡眠時無呼吸症候群や原発性アルドステロン症などのホルモンの異常があり、診断には特別な検査が必要です。
主な降圧薬
| Ca拮抗薬 | ARB/ACE阻害薬 | ARNI | 利尿剤 | β遮断薬 | |
|---|---|---|---|---|---|
| 薬剤名 | アムロジピン ニフェジピン など |
アジルサルタン エナラプリル など |
エンレスト | インダパミド など | ビソプロロール など |
| 特徴 | ・血管を拡張し、血圧を下げる ・安全性が高い |
・血管を拡張し、血圧を下げる ・心臓・腎臓の保護効果あり ・糖尿病を合併している方が推奨 |
・降圧効果の高い、新しい薬剤 ・心臓の保護効果が特に高く、心不全を合併している方が推奨 |
・利尿作用で血圧を下げる | ・心臓の働きを穏やかにして、血圧を下げる |
| 注意点 | ・心臓・腎臓に対する保護効果はない ・手足に浮腫が生じることがある |
・腎臓やカリウムのチェックのため、採血が必要 | ・薬価が高い ・腎臓やカリウムのチェックのため、採血が必要 |
・脱水や電解質障害に注意 | ・降圧効果は弱い |
糖尿病
糖尿病は、血液中の糖分の値(血糖値)が持続的に高い状態を指します。インスリンという糖分を内臓に取り込むホルモンの量が少ない(または出ていない)、またはホルモンの効き目が悪いことが原因です。
血糖値やHbA1cという代表的な検査項目はいずれも血液検査によって測定が可能です。血糖値は食事を摂ったタイミングによって変動します。一方、HbA1cはおよそ過去1~2か月の血糖値を反映しているため、直前の食事内容に左右されません。
糖尿病の診断基準は以下の通りです。健康診断で行われる検査は、①(または②)と④で、いずれも基準を満たした場合に、糖尿病の診断へ至ります。
- ① 空腹時血糖値が126mg/dL以上
- ② 随時血糖値が200 mg/dL以上
- ③ 75gOGTT2時間値が200mg/dL以上
- ④ HbA1cの数値が6.5%以上
糖尿病:
- ①~③のいずれか+④
- ①~③のいずれか+糖尿病症状や糖尿病性網膜症
- ①~③のいずれかを2回確認
糖尿病型:①~④のいずれか1つ
糖尿病の発症初期では自覚症状はほぼありませんが、病状が進行し高血糖が放置された状態が続くと、のどの渇きや多飲、頻尿・多尿、体重減少などの症状が出現します。一方で低血糖だと動悸や発汗に加え、昏睡状態へ至ることがあります。
高血糖の状態が続くと全身の大小の血管に障害を来し、様々な合併症を引き起こします。神経障害、網膜症、腎症は微小な血管の障害で、虚血性心疾患(狭心症、心筋梗塞)、脳梗塞、足壊疽は大血管の障害で生じる代表的な合併症です。また、歯周病も糖尿病と密接に関係しています。糖尿病が悪化すると歯周病が悪化し、また歯周病が悪化すると糖尿病が悪化することが示されており、いわゆる「負のスパイラル」の関係です。網膜症は失明へ至るリスクがあるため、糖尿病の方は年に1回は眼科でチェックを受けることをおすすめします。また、定期的に採血や尿検査を行い、腎症を合併していないかチェックを行います。日本の透析導入の原因疾患の1位は、糖尿病性腎症です。アルブミン尿が検出された場合は、将来腎臓の機能が悪化する可能性があるため、薬物治療を強化します。脂肪肝の有無、悪性腫瘍の検索、動脈硬化のチェックのため、腹部・頸動脈超音波検査、ABI検査などを行います。心疾患の合併が疑われた際は、胸部レントゲンや心電図、心臓超音波検査などを追加します。

糖尿病の治療目標は、合併症の予防効果が得られるHbA1c 7.0%未満を達成し、将来的に合併症を起こさないことです。一方、認知機能や身体活動に制限がみられる高齢者の方では厳格な治療はかえって低血糖などのリスクが高くなるため、HbA1c 7~8%台でコントロールを行うことが推奨されています。当院では指先からの少量の採血でHbA1cを測定し、数分で結果を得られます。
糖尿病の食事療法では適切なエネルギー量を設定し、バランスの良い食生活を心がけることが重要です。
エネルギー量は65歳未満で、身長(m)×身長(m)×22×エネルギー係数(身体活動レベル軽度~重度に応じて25~35の係数)kcalで算出されます。運動療法は有酸素運動と筋力トレーニングを併用することが望ましいです。なお、網膜症や眼底出血を認めた場合は、運動療法は病状の悪化を招く可能性があるため行いません。当院では体組成計を用いて筋肉量や体脂肪量を測定し、理想的な栄養バランスや運動のガイドを提示することが可能です。
薬物療法は、内服薬と注射薬に大きく分かれます。内服薬は多種多様な製品が開発されていますが、それぞれ特性が異なります。薬剤を選択する際は、血糖コントロールの目標を達成することが前提ですが、加えて一部の薬剤には特定の臓器を保護する効果が示されているため、持病がある方に対しては優先すべき薬剤を使用します。具体的には虚血性心疾患に対しては、メトホルミンや一部のSGLT2阻害薬、GLP-1阻害薬を、慢性心不全や慢性腎臓病に対しては一部のSGLT2阻害薬を使用することが推奨されています。治療開始後は定期的に検査を行い、目標を達成できるように薬剤の調整を行います。その他に動脈硬化症の評価や年に1回の網膜症のチェック、歯科で歯周病の評価を受けることを当院では推奨しています。かかりつけ医がない方はいずれの医療機関にもご紹介することが可能ですのでぜひご相談ください。
主な糖尿病治療薬
| ビグアナイド薬 | SGLT2阻害薬 | DPP-4阻害薬 | GLP-1受容体作動薬 | |
|---|---|---|---|---|
| 作用 | 肝臓の糖新生の抑制 | 尿から糖排泄を促す | インスリン分泌の促進 | インスリン分泌の促進 |
| 低血糖リスク | 低 | 低 | 低 | 低 |
| 体重への影響 | 不変~減量+ | 減量+ | 不変 | 減量++ |
| 特徴 | ・安価で長い歴史のある薬 ・心筋梗塞の予防効果 |
・心不全の発症予防効果 ・腎臓の保護効果 |
・安全性が高い | ・内服薬と注射薬 ・心臓・腎臓の保護効果 |
| 主な副作用 | 下痢 | 尿路感染症 | 腹部膨満感 | 便秘、嘔気 |
脂質異常症
血液中に含まれる脂質の値が異常値を示している状態です。健康診断で異常を指摘される方が非常に多い項目の1つです。脂質のうちの主なものはコレステロールと中性脂肪(トリグリセリド)です。コレステロールの測定項目には、LDL(悪玉)コレステロール、HDL(善玉)コレステロールに加え、コレステロール全体からHDLコレステロールを望いた、non HDLコレステロールなどの種類があります。中性脂肪(トリグリセリド)、LDLコレステロール、non HDLコレステロールの上昇、またはHDLコレステロールの低下した状態を脂質異常症と診断します。
具体的な診断基準は以下の通りです。
| 高LDLコレステロール血症 | LDLコレステロールが140mg/dL以上 |
|---|---|
| 高non HDLコレステロール血症 | non HDLコレステロールが170mg/dL以上 |
| 低HDLコレステロール血症 | HDLコレステロールが40mg/dL未満 |
| 高トリグリセリド血症 | トリグリセリド(中性脂肪)が150 mg/dL以上 |
原因は不摂生な生活習慣、遺伝的要因、肥満、何らかの病気(甲状腺疾患、糖尿病 など)などが挙げられますが、自覚症状は乏しく健康診断などで検査を行って気づかれるケースが大半です。病状が進行すると動脈硬化が出現し、虚血性心疾患(狭心症、心筋梗塞)、脳梗塞などの重篤な合併症を発症することがあります。中でも、家族性高コレステロール血症と言って、300人に1人くらいの比較的高頻度で見られる遺伝性の病気では、若い時から動脈硬化が進行し比較的若年で虚血性心疾患を発症し、突然死へ至るリスクがあります。未治療の時点でLDLコレステロールが180mg/dL以上の場合は、可能性がありますので早めに受診をしてください。動脈硬化の進行や脂肪肝の合併、虚血性心疾患のチェックのため、頸動脈・腹部・心臓超音波検査、胸部レントゲン・心電図検査、ABI検査などを定期的に行います。
脂質異常症の治療目標は生活習慣や持病によって異なります。特に過去に動脈硬化が原因で生じる病気(心筋梗塞や脳梗塞)になったことがある場合は、再発予防のためにより積極的に治療を行うことが推奨されています。一方、健康診断で異常は指摘されたものの、特に前述の病気になったことがない場合は、他の生活習慣病の有無や喫煙歴など複数の項目をチェックすることで、最終的に治療を必要とするかどうかを判断できます。
食事療法では、適切なエネルギー量の摂取と不飽和脂肪酸が多く含まれる食品の摂取を心がけます。動物性の脂に多く含まれる飽和脂肪酸はLDLコレステロールを増加させる作用がありますが、オリーブ油などの植物油や魚油に含まれる不飽和脂肪酸はLDLコレステロールを低下させる作用があります。一方、不飽和脂肪酸でもマーガリンなどに多く含まれるトランス脂肪酸は、動脈硬化を促進させる作用が示されており、注意が必要です。運動療法は有酸素運動と筋力トレーニングを併用することが望ましいです。 当院では体組成計を用いて、筋肉量や体脂肪量を測定し、理想的な栄養バランスや運動のガイドを提示することが可能です。
薬物療法では肝臓でのコレステロールの合成を抑え、主にLDLコレステロールを低下させるスタチンが第一選択薬になります。スタチンだけで目標値を達成できない場合は小腸でのコレステロールの吸収を抑制するエゼチミブを併用します。家族性高コレステロール血症や特に虚血性心疾患のリスクが高い場合は、より強力なコントロールが必要となり、PCSK9阻害薬という注射薬を併用するケースがあります。PCSK9阻害薬はLDLコレステロールの肝臓内への取り込みを促進し、従来の薬では達成できなかった強力な治療効果を得られます。これまでは4週ごとに接種が必要なレパーサという薬しか選択できませんでしたが、現在はレクビオという最長で6か月まで接種間隔を延長できる薬剤が選択できるようになりました。スタチンを導入後も中性脂肪が高い場合は、魚油から精製されているイコサペント酸エチル(EPA)やペマフィブラートを追加することがあります。
代謝異常関連脂肪肝疾患(MAFLD)、代謝異常関連脂肪肝炎(MASH)
MAFLDはいわゆる「脂肪肝」を指す名称です。日本人の約3人に1人が脂肪肝を持っているといわれていますが、脂肪肝は肝臓だけでなく、肥満・糖尿病・脂質異常症・高血圧などの様々な生活習慣病と密接に関連します。MASHはMAFLDの中でも「炎症」と「肝臓の線維化(硬くなること)」が進んでいる状態を指します。MASHは進行性の病気で、放置すると肝硬変や肝がんに至る危険性があるため注意が必要です。もともと日本では肝硬変や肝細胞がんは肝炎ウイルスが原因であることがほとんどでしたが、最近は薬物治療が改善したことで肝炎ウイルスが原因となるケースは減っています。一方、MASHが原因の肝硬変や肝細胞がんは増加しています。
他の生活習慣病と同じく、MAFLD/MASHは自覚症状が乏しいです。そのため健康診断の採血や超音波検査で肝臓の項目の異常や脂肪肝を指摘された場合は、一度精密検査を受けられることをおすすめします。動脈硬化の進行や脂肪肝の合併、虚血性心疾患のチェックのため、採血検査や頸動脈・腹部・心臓超音波検査、胸部レントゲン・心電図検査などを定期的に行います。
MASHの線維化を評価するためには、従来は「肝生検」といって肝臓に直接針を刺し、その組織を顕微鏡で確認する必要がありました。肝生検は侵襲度が高く、手軽にはできない検査です。最近は画像検査が進歩しており、肝臓の線維化を超音波で評価することが可能になっています。超音波検査は外来で受けることができ、侵襲度が低く、定期的なフォローに向いている検査です。当院は、肝臓の線維化や肝臓内に蓄積している脂肪を定量化できる最新の超音波機器を導入しておりますので、脂肪肝を指摘されたことがある方は、定期的に肝臓の線維化が進行していないか超音波検査でチェックされることを推奨します。超音波検査以外にも採血検査や各種スコアリングによって、肝臓の線維化をチェックしMASHへ移行していないか総合的に評価します。
治療方法は食事療法や運動療法が中心です。MAFLD/MASHともに減量によって治療効果が得られることがわかっています。MAFLDでは10%以上の減量を行うことで97%が寛解したと報告されています。またMASHでも同様に10%以上の減量で肝臓の線維化スコアの改善が81%でみられました。当院では体組成計を用いて筋肉量や体脂肪量を測定し、理想的な栄養バランスや運動のガイドを提示することが可能です。薬物治療の研究が進められていますが、現在のところは標準治療となるものは見つかっておりません。ただし、糖尿病や脂質異常症の治療薬で肝臓の線維化を改善する効果が期待できる薬剤があり、合併症のある方はそういった薬剤を優先的に使用します。
高尿酸血症
血液中の尿酸値が7.0mg/dL以上の状態を高尿酸血症と呼びます。尿酸は水に溶けにくい性質があり、高尿酸血症になると結晶化(尿酸塩)し、この結晶が特に足の親指の付け根の関節に溜まると、痛風として激痛をもたらす炎症が生じます。高尿酸血症のすべての方が痛風にかかるわけではなく、痛風を発症される方の90%以上が男性です。これは女性ホルモンに尿酸を尿中に排泄する作用があるためです。高尿酸血症は痛風の他にも尿路結石や腎臓の障害の原因となります。また、高尿酸血症は生活習慣の影響を受けやすく、高血圧や脂質異常症、肥満、脳血管障害、心筋梗塞など、他の生活習慣病が併存しているケースが多くみられます。動脈硬化の進行や脂肪肝の合併、心疾患のチェックのため、頸動脈・腹部・心臓超音波検査、胸部レントゲン・心電図検査などを定期的に行います。
尿酸は肝臓でプリン体から合成されます。プリン体は旨味成分の一種で、プリン体を過剰摂取することで高尿酸血症が生じやすくなります。レバーやあん肝、白子、魚の干物などはプリン体が多く含まれる食品の代表例です。アルコールにはプリン体は多く含まれていませんが、アルコールがエネルギー源であるATPという物質の分解を促進させるため、その結果プリン体が増加し尿酸が蓄積します。
また、アルコールによって腎臓の機能が低下し体内の尿酸が排出されにくくなることもアルコールが痛風を生じる原因となっています。尿酸値が増える原因は、尿酸が体内で過剰に産生されるタイプ(プリン体の過剰摂取など)、尿酸を体外へ排泄しにくい(脱水、アルコールの過剰摂取など)、上記2つが混合しているタイプ(肥満など)が挙げられます。
高尿酸血症に対して治療を行う際は、現在の尿酸値、痛風発作を起こしたことがあるか、他の合併症(尿路結石、腎機能低下など)があるかを評価し、薬物治療の開始を決定します。治療薬には尿酸の産生を抑制するタイプと、尿中への尿酸の排出を促進するタイプがあります。尿酸値6.0mg/dLを目標にコントロールを行います。
痛風に対しては、発作中は尿酸値を低下する薬剤は使用できないため、まずは痛みや炎症を取り除くため、ロキソニンなどのNSAIDsとよばれる薬剤で治療を行います。炎症が落ち着いた時点で前述した尿酸値を低下させる薬剤を開始します。
肥満症
慢性腎臓病
腎臓の機能低下、または尿中に蛋白質が出る状態が3か月以上続いていると慢性腎臓病と診断されます。腎臓の機能は年齢・性別・採血検査から算出される「eGRF」という項目で評価を行います。なお、加齢によってeGFRは低下するため、高齢者ほど慢性腎臓病と診断される割合が高くなります。
慢性腎臓病は様々な病気が原因で生じます。腎臓自体に問題がある場合と、他の臓器や全身性の病気が原因で腎臓に障害を来す場合に分けられます。尿検査は腎臓の評価を行う際に重要な検査で、尿中の血液成分や蛋白質、糖、細菌、円柱成分などをチェックし、腎臓の障害がどこから来ているのか推定することができます。
腎臓は尿を作るだけでなく、様々なホルモンを産生する役割ももつため、腎臓が障害されるとホルモンの分泌も障害されます。腎臓で分泌されるホルモンの代表は、エリスロポエチンと活性型ビタミンです。エリスロポエチンが不足すると、貧血(腎性貧血)になります。貧血を放置すると腎臓の機能がさらに低下することがわかっているため、薬剤による適切な介入が必要です。また、活性型ビタミンDが不足すると、血液中のカルシウムが減少し、骨粗しょう症の原因となります。
腎臓の機能低下は健康診断で比較的よく指摘される項目ですが、初期には自覚症状は乏しく、進行すると浮腫や倦怠感、高血圧、血尿などが出現します。病気の種類によっては急激に腎臓の機能が低下する病気もあります。血液検査に加えて、定期的に尿検査を行い、蛋白尿の有無をチェックします。蛋白尿が検出された場合は、将来的に腎臓の働きが低下する可能性があるため、治療を強化する必要があります。
治療は食事療法や薬物療法に加えて、自身の腎臓では生命を維持することが難しい状態へ至ると、人工透析が必要となります。食事療法では高血圧と同様に1日6gの塩分制限が行われます。蛋白質の摂取量は腎臓病の重症度や、筋力が低下した状態(サルコペニア)を合併しているかどうかによって推奨値が異なります。一般的には腎臓の機能低下が進行すると蛋白摂取量をより制限しますが、サルコペニアを合併している場合は、さらなる筋力低下を防ぐため緩やかな制限目標が設定されます。
また、薬物治療の進歩によって、腎臓を保護する効果をもつ薬剤が開発されています。蛋白尿や糖尿病を持つ患者では、フィネレノンやエサキセレノンなどのミネラルコルチコイド阻害薬や一部のSGLT2阻害薬、ACE阻害薬/ARBの有用性が示されています。
